重點懶人包:
• 很多性病一開始幾乎沒有感覺,也無症狀,因此性病篩檢不是等有症狀才做,而是只要有從事過性行為就要每年篩檢。
• 性病最常見的風險來源是無套性行為、保險套破掉或沒有使用保險套、口交或肛交忘記戴套、伴侶不固定等。
• 你最需要先搞懂的 2 個詞:空窗期(太早驗可能呈現假陰性)、潛伏期(從感染到產生實際症狀的期間)。
• 如果擔心感染 HIV,在暴露後 72 小時內(24 小時內更理想),應立刻就醫評估進行 PEP(暴露後預防投藥),通常要吃滿 28 天。若屬於高風險族群,可和醫師討論進行 PrEP(暴露前預防投藥),只要正確服用保護力可達 90% 以上,但仍不是 100%。
• HIV 檢查的正確性要看檢驗種類,NAT 約 10~33 天、第四代抗原/抗體測試約 18~45 天,抗體測試則約 23~90 天。
• 目前沒有能預防 HIV 的疫苗,所以 PEP/PrEP 預防性投藥+使用保險套+定期性病篩檢,才是最好的組合技。
• 性病篩檢不是越多越好,而是要「對準暴露時間點+對準部位(尿液/拭子/抽血)」才準。
• 如果發現分泌物異常、潰瘍、水泡、紅疹、排尿痛、性交痛、異常出血等症狀,不要自己猜測或硬撐,應該直接看醫師才正確。萬一確診,記得帶著伴侶一起檢查、治療,才能避免「治好卻又被傳染回來」的情況。
• 想把檢查排得最準,請告訴醫師這 3 件事:最後一次進行風險行為的日期、性行為類型(口/陰道/肛)、有無全程戴套。
一、性病是什麼?性病定義、常見的傳染途徑介紹
性病是什麼?簡單來說,性病(STI/STD)是指透過性接觸、體液交換或黏膜直接接觸而傳播的感染性疾病,其病原體種類繁多,包含細菌(如淋病、梅毒)、病毒(如愛滋病、HPV 菜花)及寄生蟲(如陰蝨、滴蟲)等。
參考美國疾病管制與預防中心〈About Pelvic Inflammatory Disease(PID)〉、克里夫蘭醫學中心〈Sexually Transmitted Infections(STIs)〉的說明,由於很多性病一開始幾乎沒症狀,若缺乏定期篩檢與即時治療,可能導致骨盆腔發炎、不孕症,甚至增加罹患癌症的風險。了解病原體如何跨越身體防線,是預防感染的第一步,以下為 4 大常見的性病傳染途徑:
- 性接觸:性接觸包含陰道性交、肛交、口交等,絕大多數的病原體是透過生殖器分泌物與黏膜的接觸進行擴散,其中又以陰道性交最為常見。此外,由於直腸黏膜組織較薄且缺乏天然潤滑,肛交過程中極容易產生肉眼難見的微小破損,使得病原體更輕易地進入血液循環,感染風險相對較高。值得注意的是,許多人常誤以為口交屬於「安全行為」,但事實上,口腔黏膜與生殖器一旦發生接觸,病毒與細菌也有可能產生交叉感染,導致咽喉或生殖系統出現病徵。
- 黏膜直接接觸:並非所有性病都需要體液交換,某些病毒如生殖器皰疹(HSV)、梅毒或人類乳突病毒(HPV/菜花)等,即使沒有明顯分泌物,仍可經皮膚或黏膜的微小破損直接接觸傳播。
- 血液:血液雖然不是性病傳染的主要途徑,但共用受污染的針頭、刺青器材,或在極少數情況下的器官移植、輸血過程,病原體可能會直接進入血液循環。
- 母嬰垂直感染:帶原孕婦可能在懷孕期間透過胎盤、分娩時的產道接觸,或是產後的哺乳過程,將病原體傳遞給新生兒。
二、性病症狀男女都一樣嗎?常見男女性病初期症狀&潛伏期、空窗期定義
面對性病,許多人最常問的是「如果我沒有不舒服,是不是就代表沒中標」,但事實上,性病前兆為「無症狀」的比例遠比大眾想像得更高。了解身體的微小變化,並釐清潛伏期與空窗期的科學定義,才能掌握治療的黃金期,以下帶你深入了解。
(一)常見的男、女性病前兆
男性與女性在性病臨床表現上的差異,主要源於構造、生理機能及激素的不同,男性的症狀通常較為外顯且易於察覺,而女性則容易出現「非典型症狀」,甚至因症狀隱晦而與一般婦科問題混淆,導致更高的併發症風險。
(1)常見的男性性病初期症狀
參考醫療保健教育公司 StatPearls〈Chlamydia〉,男性感染多以「尿道炎」為主要表現,由於病原體會直接刺激尿道黏膜,症狀往往較容易察覺。
- 排尿異常:如淋病或披衣菌感染,常導致尿道口出現劇烈灼熱感或刺痛。
- 分泌物異常:尿道口流出濃稠、黃白色或帶有異味的分泌物。
- 生殖器外觀改變:陰莖或冠狀溝出現紅疹、不明潰瘍、搔癢感。
- 睪丸不適:若感染擴散,可能引發睪丸紅腫、隱隱作痛或脹痛感。
(2)常見的女性性病初期症狀
女性的性病防線更具隱蔽性。研究指出,女性感染淋病或披衣菌時,超過 80% 可能完全無症狀,或僅會增加極少的分泌物、出血等,使病原體更容易向內侵襲至子宮與卵巢。若延誤治療,容易演變為慢性骨盆腔炎、不孕症,甚至導致輸卵管嚴重受損,大幅增加子宮外孕的機率,風險較男性更為嚴峻。
- 陰道分泌物改變:分泌物的量增多、顏色發黃發綠,或伴隨腥臭味。
- 下體異常出血:生理期以外期間出血,或性交後出血。
- 骨盆與性交疼痛:下腹部悶痛或性行為時感到深部疼痛,可能是症狀加深、發展為骨盆腔發炎的徵兆。
- 排尿灼熱:容易與一般尿道感染混淆,常伴隨陰部紅腫或陰部異常突起。
(二)性病潛伏期、空窗期的定義
理解性病初期症狀時,必須區分潛伏期、空窗期這 2 個容易混淆的名詞,這關係到檢查結果的準確度。
(1)潛伏期
參考 Healthline〈How Long Does It Take for STD Symptoms to Appear or Be Detected on a Test?〉 ,潛伏期是從「感染病原體」到「出現臨床症狀」的時間。這段期間身體已帶原且具傳染力,但外觀可能完全正常。不同疾病的潛伏期落差極大,例如淋病的潛伏期通常為 1~14 天,梅毒為 10~90 天,生殖器皰疹為 2~7 天,衣原體/披衣菌感染為 7~21 天,菜花可長達 14~240 天不等。
(2)空窗期
空窗期的定義則是從「感染病原體」到「檢驗儀器能測出」的時間。即使病原體已在體內,但因抗體尚未生成或病原量不足,此時檢驗可能呈現「假陰性」,這也是為什麼發生高風險行為後,不能立即檢查,需依照醫師指示在合適的時間點(如愛滋病約需 2~4 週,梅毒約 3~6 週)進行追蹤,才能獲得可靠的結果。
三、7 種常見男女性病種類全解析!一次認識症狀發展、傳染途徑、潛伏期
認識完男女常見的性病前兆後,以下針對 7 種常見的性病,為你說明愛滋病、淋病、梅毒、菜花、生殖器皰疹、披衣菌、陰蝨的感染原因、症狀表現與潛伏期。

(一)愛滋病
一句話認識:HIV 會攻擊免疫系統,未治療可能進展為 AIDS。
知名期刊《Viruses》〈HIV-1 and HTLV-1 Transmission Modes: Mechanisms and Importance for Virus Spread〉指出,愛滋病(AIDS)是由 HIV 病毒(Human Immunodeficiency Virus,人類免疫缺乏病毒)造成的感染,會攻擊人體免疫系統,使免疫功能逐漸下降。根據世界衛生組織〈HIV and AIDS〉的統計,2024 年估計共有 130 萬人感染 HIV,若未即時接受治療,可能演變成後天免疫缺乏症候群,也稱作愛滋病,使身體逐漸失去抵抗力。
(1)愛滋病初期症狀與發展
初期症狀類似感冒,例如發燒、喉嚨痛等,也有人完全沒有症狀。以下為感染初期時常見的表現:
- 發燒
- 喉嚨痛
- 淋巴結腫脹
- 疲倦
- 肌肉或關節酸痛
- 紅疹
- 無症狀
國家醫療保健集團 NHG Health〈HIV/AIDS〉也提醒,這些症狀通常出現在感染後 1~6 週之間,是病毒大量複製的階段,同時也有不少感染者完全無症狀或症狀不明顯,因此僅憑感覺無法排除感染可能。若沒有即時治療,逐漸被削弱的免疫系統將會使身體產生體重下降、腹瀉、咳嗽、發燒等症狀,也可能增加感染癌症、肝癌等病症的風險。
(2)愛滋病傳染途徑
傳染途徑方面,衛福部疾病管制署《愛滋病》明確說明,HIV 主要透過血液、性行為、母子垂直感染。
(3)愛滋病潛伏期與空窗期
臺中市政府衛生局提及,HIV 的潛伏期是指感染後到出現症狀的期間,通常需要約 5~10 年或更久才會出現。
在感染後早期的空窗期,即使體內已存在病毒且具傳染力,標準檢測仍可能呈陰性,不同檢測方法的空窗期不同。依照美國疾病管制與預防中心〈Getting Tested for HIV〉的衛教資訊,核酸測試(NAT)約 10~33 天內可檢測出感染,第四代抗原/抗體測試約 18~45 天,抗體測試則約 23~90 天。
💡檢查時間線:
0~72 小時:立刻就醫進行 PEP(暴露後預防投藥)。
- 若有 HIV 暴露風險(無套、破套、性侵、共用針具等)→ 立刻就醫進行 PEP。
- 72 小時內要開始,而且越早越好,24 小時內最佳,每拖 1 小時都是在賭。通常需連續用藥 28 天。
72 小時~7 天:先做基線檢查與風險分層。
- 就醫時通常會安排 HIV 基線、梅毒、B/C 肝檢查,必要時依暴露部位加做淋病、披衣菌檢測。
- 這些檢測不是一次驗完,而是「排程追蹤」,避免讓空窗期影響結果。
第 10~45 天:HIV 檢查的關鍵期間。
- NAT:通常可在暴露後 10~33 天內可以偵測出 HIV。
- 第四代抗原/抗體抽血檢查:通常 18~45 天內可以偵測出 HIV。
- 抗體檢查:通常 23~90 天內可以偵測出 HIV。
PrEP(暴露前預防投藥)適合「未感染 HIV 但持續有風險」的人,穩定服用可讓保護力達 90% 以上,若你是持續高風險的族群,建議把 PrEP 放進長期計畫,但仍需使用保險套與潤滑液,並搭配定期篩檢。
(二)淋病
一句話認識:淋病是常見細菌性性病,可治療,但容易被忽略。
根據世界衛生組織〈Gonorrhoea(Neisseria gonorrhoeae infection)〉、衛福部疾病管制署《淋病》的定義,淋病是由淋病雙球菌引起的細菌感染,多透過性接觸傳播,屬於全球普遍流行且可治療的性傳染疾病,最常出現在性行為活躍的 15~49 歲年輕族群。臺灣近年淋病的確診數呈上升趨勢,即使 2024 年相較前一年略為下降,仍比 2018 年增加約 8 成,其中男性病例為多數,女性感染的成長幅度也變得明顯。
(1)淋病初期症狀與發展
男、女性感染淋病後,通常會在 2~7 天或 1~14 天內出現初期症狀,然而,美國醫學會雜誌〈Diagnosis and Treatment of Sexually Transmitted Infections〉的數據特別提醒,約 55.7~86.8% 的男性感染者通常沒有症狀,女性淋病患者中,更高達 86.4~92.6% 的人毫無症狀。
若初期產生症狀,男性通常會出現以下情形:
- 尿道疼痛或灼熱感
- 尿道口流出白色、黃色或綠色的膿性分泌物
- 排尿不適、尿頻
- 睪丸腫脹或疼痛等併發症
女性患者的症狀則較不明顯或輕微,若有不適,可能會出現以下症狀:
- 陰道分泌物異常
- 下腹痛、尿道灼熱
- 若感染導致子宮頸炎或膀胱炎,可能出現頻尿症狀
- 可能已經進展為更嚴重的併發症,如骨盆腔發炎、不孕症等
(2)淋病傳染途徑
淋病主要透過性接觸傳播,包括陰道性交、肛交及口交等,也可能感染咽部、直腸或眼部,尤其在接觸黏膜或感染者分泌物時,將會增加感染風險。此外,若感染淋病的孕婦進行生產,也可能透過將病菌傳給新生兒,導致眼睛產生結膜炎。
(3)淋病潛伏期與空窗期
淋病潛伏期約 2~7 天,有些資料指出可延長至 1~14 天,代表感染後在短時間內可能出現症狀,但也有例外情形症狀較晚出現。同樣地,淋病的空窗期也較短,通常 14 天內即可檢測。
(三)梅毒
一句話認識:梅毒分期很複雜,初期潰瘍不痛也可能自己消除,但病原其實沒消失。
根據美國疾病管制與預防中心〈About Syphilis〉、衛福部疾病管制署《梅毒》的說明,梅毒也稱作花柳病,是由梅毒螺旋體引起的全身型慢性傳染病,症狀複雜、變異性大,通常會在皮膚或黏膜破損處形成病灶,而且很快散播到全身。
臺灣在 2023 年共有 9,941 例通報病例,其中活性梅毒約占 1,775 例,分布以 25~34 歲為主,且男性感染數量明顯高於女性,男女比約為 8:1。大多數個案屬於潛伏期梅毒,代表即使沒有症狀,仍可能具有感染風險。
(1)梅毒初期症狀與發展
梅毒症狀有多個發展階段,主要可分為第一期、第二期與第三期:
- 第一期/初期:初期症狀通常會在感染後 10~90 天(平均約 3 週)出現性器官、肛門或口腔出現不痛的潰瘍(硬性下疳),會在 3~6 週內自行癒合,但細菌仍殘留在體內,不代表疾病消失。
- 第二期:若未妥善治療,第二期梅毒通常會在第一期病灶癒合後 2~24 週出現,產生全身性紅疹(含手掌、腳掌)、發燒、疲倦、頭痛、淋巴腫大、肌肉或關節疼痛等症狀。這些症狀大約 3 個月內會自行消退,但病原仍持續存在。
- 第三期/晚期:接下來梅毒進入完全無臨床症狀的時期(潛伏期),這段期間可能持續幾個月到 20 年不等。晚期梅毒的傳染性明顯下降,但破壞性更高,主要影響深部組織,例如皮膚、骨骼或肌肉出現梅毒腫、主動脈發炎、動脈瘤或冠狀動脈口狹窄、中樞或周邊神經侵害等,嚴重時可能導致癱瘓、視覺喪失或認知障礙。
此外,世界衛生組織〈Syphilis〉的說明也指出,感染梅毒會使感染 HIV(人類免疫缺乏病毒)的風險增加約 2 倍,也會增加淋病、披衣菌等性病等感染風險。
(2)梅毒傳染途徑
梅毒主要透過性行為、母子垂直感染,極少數會經由血液傳染。傳染力以初期和第二期最強,早期潛伏期其次,晚期的傳染力則最弱,但體內仍有細菌存在。
(3)梅毒潛伏期與空窗期
美國疾病管制與預防中心〈CDC Laboratory Recommendations for Syphilis Testing, United States, 2024〉提及,感染梅毒約 10~90 天(平均約 3 週)後,便會出現第一期症狀,潛伏期間雖然不會察覺到明顯症狀,但仍具傳染力。
關於檢測梅毒的時間點,印度性傳染病與愛滋病雜誌〈Serological tests for syphilis〉也給出了具體的範圍,FTA-Abs 血清檢測,約感染梅毒 3 週後可檢測出感染,VDRL 約 2~6 週,TPHA 則約 4~5 週。
(四)菜花/尖形濕疣
一句話認識:菜花/尖形濕疣/HPV 很常見,部分型別會長疣,另一部分型別則與癌症風險相關。
綜合美國疾病管制與預防中心〈About Genital HPV Infection〉、克里夫蘭醫學中心〈What is human papillomavirus(HPV)?〉、醫療保健教育公司 StatPearls〈Condylomata Acuminata(Genital Warts)〉等資料,菜花是由人類乳突病毒(HPV)所造成,可以感染身體的各個部位,目前統計約 80% 的性活躍男女,在 45 歲之前會感染 HPV,而約 80% 的感染者年齡介於 17~33 歲之間,其中 20~24 歲更是感染高峰族群。
目前已知的 HPV 型態超過 200 種,其中約 30 多種病毒株會侵襲生殖器,最常見的是 HPV 6 型與 11 型,占菜花病例的 90%。
(1)菜花初期症狀與發展
知名醫學期刊 Preventive Medicine〈Genital HPV infection and related lesions in men〉指出,約 90%的 HPV 感染者不會出現生殖器疣,多數人可能完全無感,或僅有微弱的搔癢、局部不適,約 70% 的感染者會在 1 年內由免疫系統自行清除病毒,但並不會完全根治。
感染菜花後 2 週到 8 個月間,可能在生殖器、肛門周圍或咽喉形成粉色或褐色突起,並成長為一叢叢的花椰菜狀或是雞冠狀,因此也被稱作尖形濕疣。此外,單純引起生殖器疣的病毒株通常不會直接致癌(如 HPV 6 型與 11 型),但若合併感染高風險型病毒株(如 HPV 16 型),則可能進一步惡化為子宮頸癌、肛門癌或陰莖癌。
(2)菜花傳染途徑
菜花主要透過各類性行為傳播,包含陰道性交、肛交及口交,只要與黏膜發生親密接觸,病毒即可進行傳遞。
(3)菜花潛伏期與空窗期
菜花的潛伏期(從感染到出現疣體)通常在 2 週到 8 個月之間,但會因個人體質與免疫狀態不同而有差異,多數病例在感染後約 2~3 個月會出現疣狀病灶。HPV 並沒有正式的空窗期,但即使感染後未長出疣,也具有傳染性。
(五)生殖器皰疹
一句話認識:生殖器皰疹是會反覆發作的病毒性性病,治療重點是控制與降低傳染。
根據臺中榮民總醫院、美國疾病管制與預防中心〈About Genital Herpes〉、美國疾病管制與預防中心〈Genital Herpes〉、Medscape〈Herpes Simplex Clinical Presentation〉的說明,皰疹是由單純皰疹病毒 1 型(HSV-1)和單純皰疹病毒 2 型(HSV-2)引起的病毒性感染,第 1 型單純疱疹主要會引起口腔皰疹,性傳染病則指的是第 2 型單純疱疹,俗稱「生殖器皰疹」,通常沒有症狀或症狀非常輕微,可能會在性器官周圍反覆性出現水泡與破皮,目前無法根治,但可透過藥物控制發作頻率。
(1)生殖器皰疹初期症狀與發展
皰疹的皮膚病灶從產生到癒合,一般會經歷 4 個階段,整個病程平均持續約 2~3 週,也可能更長。
- 初期:初次感染後,約有 70~80% 患者無症狀或症狀不明顯,典型初期症狀則會在感染後 1〜2 週出現,產生刺痛、灼熱、搔癢或不適。
- 水泡期:產生數目不定的透明水泡,可能單個或群聚出現在皮膚/黏膜表面。
- 潰瘍期:水泡破裂後,形成糜爛的破皮或開放性潰瘍,是 HSV 病灶最疼痛且具傳染性的階段。
- 結痂期:潰瘍面開始乾燥並形成硬痂,痂皮自然脫落後,通常只會留下暫時性的淡紅色印記,但並不代表病毒已從體內清除,HSV 此時只是轉移至神經節中,進入休眠潛伏狀態。
許多人在初次感染後便不再發作。然而,有些人會遭受反覆發生的復發性感染,發作位置可能與原發性病灶相同或在附近,復發頻率因人而異,從數週 1 次到數月 1 次不等。常見的誘發因素包括:
- 發燒
- 長時間日曬
- 月經來潮
- 身體或精神壓力大
(2)生殖器皰疹傳染途徑
主要透過性行為(陰道、肛門、口交)直接接觸感染者皮膚或黏膜進行傳播,感染生殖器皰疹的孕婦也有可能在生產時傳染給新生兒。
(3)生殖器皰疹潛伏期與空窗期
生殖器皰疹潛伏期通常 2~12 天,平均約 4~7 天,少數可達 20 天。空窗期(感染病原體至檢測出抗體的期間)可能要數週至數月才會轉陽。
(六)披衣菌
一句話認識:披衣菌相當常見,很常「沒症狀」,拖久可能造成嚴重併發症。
知名醫療機構美國疾病管制與預防中心〈About Chlamydia〉、世界衛生組織〈Chlamydia〉說明,披衣菌(Chlamydia)又稱砂眼衣原體,是一種常見的細菌感染,若沒有即時治療,一旦感染惡化,可能會使陰道細菌轉移到子宮內部和輸卵管,導致組織發炎、骨盆腔感染、輸卵管阻塞。
(1)披衣菌症狀與發展
多數感染披衣菌的人皆無明顯症狀,有症狀時,男性常出現尿道炎(排尿疼痛、尿道分泌物)、陰囊腫痛、發燒、肛門疼痛產生分泌物、出血等。
女性則可能出現陰道分泌物異常、性交疼痛或出血、尿道炎(排尿疼痛、頻尿),嚴重者可能會演變成子宮內膜炎、輸卵管炎、骨盆腔炎等。部分患者可能發生罕見的併發症,如肝炎或關節炎。
(2)披衣菌感染途徑
披衣菌感染途徑為性行為、母子垂直感染,只要黏膜接觸到感染者的分泌物、黏膜,就有可能被感染。
(3)披衣菌潛伏期與空窗期
披衣菌的潛伏期通常約 1~3 週,多數患者在感染後才會逐漸出現排尿不適或分泌物增多等症狀,但大部分感染者完全沒有症狀。核酸檢測(NAAT)對披衣菌的敏感度最高,一般建議在有感染疑慮後 1~2 週(空窗期)再進行檢測,必要時再複檢。
(七)陰蝨
一句話認識:寄生蟲造成的搔癢,不是「你不乾淨」,但需要處理環境與接觸者。
依照美國疾病管制與預防中心〈About Pubic “Crab” Lice〉、印度性傳染病與愛滋病雜誌〈Pediculosis pubis presenting as pediculosis capitis, pediculosis corporis, and pediculosis ciliaris in a case of Alport syndrome〉的內容,陰蝨是寄生於人體毛髮的微小寄生蟲,通常存在於陰毛中,但也可能跑到臀部、肛門周圍的毛髮處,少數情況下,也能在頭髮、睫毛、鬍鬚和腋毛找到牠,以吸食血液為生。因為形狀像螃蟹,所以也俗稱作「蟹蝨」或「八腳蟲」。
(1)陰蝨症狀與發展
陰蝨最常見的症狀是陰部有搔癢感,由皮膚對蝨子唾液產生過敏引起,一般約接觸後 2~6 週會出現症狀。此外還會發現陰毛根部有小蟲(蝨子)或白色的蟲卵,皮膚偶爾會出現紅疹、抓痕或咖啡色斑點(蝨子排泄物或血痂)。
若感染於睫毛,則可能出現眼瞼搔癢、紅腫或結膜炎。
(2)陰蝨感染途徑
透過親密身體接觸或性行為傳染,也可能因共用衣物、寢具而感染。
(3)陰蝨潛伏期與空窗期
陰蝨潛伏期(瘙癢症狀出現時)通常為 1~2 週,但首次感染可能延遲到 2~6 週。而陰蝨由於用肉眼就能看見,並不存在「檢驗不到但已感染」的空窗期概念。
| 性病名稱 | 簡單介紹 | 核心症狀 | 主要感染途徑 | 潛伏期/空窗期 |
| 愛滋病 | HIV 病毒感染,攻擊免疫系統,嚴重時演變為 AIDS(愛滋病)。 | 初期為類感冒,發燒、喉嚨痛等;後期免疫崩潰、體重下降。 | 血液交換、性行為(精液、陰道分泌物)、母子垂直感染。 | 潛伏期:5~10年或更久。空窗期:NAT 檢測約 10~33 天;抗體檢測約 23~90 天。 |
| 淋病 | 淋病雙球菌感染,常引發尿道炎,抗藥性強。 | 男:尿道流膿(黃綠色)、排尿刺痛。女:多無症狀,或分泌物異常。 | 性行為(陰道、肛、口交)之黏膜接觸;生產時母嬰傳染。 | 潛伏期:2~7 天(最長 14 天)。空窗期:約 14 天內即可檢測。 |
| 梅毒 | 梅毒螺旋體引起,具全身性、多階段病徵。 | 一期:無痛潰瘍。二期:全身紅疹、發燒。
三期:破壞神經、心血管。 |
性行為、母子垂直感染、極少數經血液傳染。 | 潛伏期:10~90 天(平均 3 週)。空窗期:依檢測方式不同,約 3~6 週。 |
| 菜花 | HPV 人類乳突病毒引起,高度傳染性。 | 生殖器、肛門或咽喉出現粉色/褐色「花椰菜狀」突起。 | 各類性行為(含口交)之皮膚黏膜直接接觸。 | 潛伏期:2 週 ~ 8 個月(平均 2~3 個月)。空窗期:無正式定義,無疣體時仍具傳染性。 |
| 生殖器皰疹 | HSV 病毒感染,易反覆發作,目前無法根治。 | 水泡、潰瘍、結痂。復發前常有局部刺痛、灼熱感。 | 性行為直接接觸皮膚或黏膜;生產時母嬰傳染。 | 潛伏期:2~12 天(平均 4~7 天)。空窗期:數週至數月。 |
| 披衣菌 | 細菌感染(砂眼衣原體),全球最常見性病之一。 | 多數無症狀。有症狀者為尿道分泌物、排尿痛、下腹痛。 | 性行為黏膜接觸、母子垂直感染。 | 潛伏期:1~3 週。空窗期:建議風險行為後 1~2 週檢測。 |
| 陰蝨 | 體外寄生蟲,寄生於毛髮吸血為生。 | 陰部劇烈搔癢、可見小蟲或蟲卵、出現咖啡色斑點(排泄物)。 | 親密體觸、性行為、共用衣物或寢具。 | 潛伏期:1~2 週,首次感染可能 6 週才會出現症狀。空窗期:無。 |
四、性病會自己好嗎?專業醫師來解答
當身體出現疑似性病初期症狀,如紅疹、潰瘍或異常分泌物時,許多人會因為羞於就醫或觀察到症狀暫時消退,而產生「性病會自己好」的心態。然而,專業泌尿科醫師解答「絕大多數性病不會自行痊癒,即使病徵消失,也不代表病原體已離開身體」。
性病病原體(細菌、病毒或寄生蟲)具有高度的隱匿性,以梅毒為例,初期的硬下疳(潰瘍)即使不治療也會在數週內消失,但這僅代表病原進入了更深層的血液循環或淋巴系統,準備轉化為二期或三期梅毒,造成全身性的器官損傷。
淋病、梅毒、披衣菌等由細菌引起的感染,若缺乏正規治療,病原體將在體內持續增殖。雖然臨床上極少數披衣菌感染可能被免疫系統自發清除,但其比例極低且無法預測,放任不理的結果通常是引發不孕症、慢性骨盆腔炎或神經系統永久性損害。
對於生殖器皰疹、愛滋病、菜花等病毒型性病,現代醫學目前的技術尚無法將病毒完全從體內「根除」,藥物的作用在於抑制病毒複製、降低傳染力並減少發作頻率。因此,確診性病後必須立即採取治療,並針對可能存在的合併感染進行全面篩檢。自行塗抹藥膏或服用成藥,不僅無法殺滅深層病原,更可能產生抗藥性,讓後續治療變得更加困難。
懷疑感染千萬別空等,趕緊至專業診所篩檢與治療
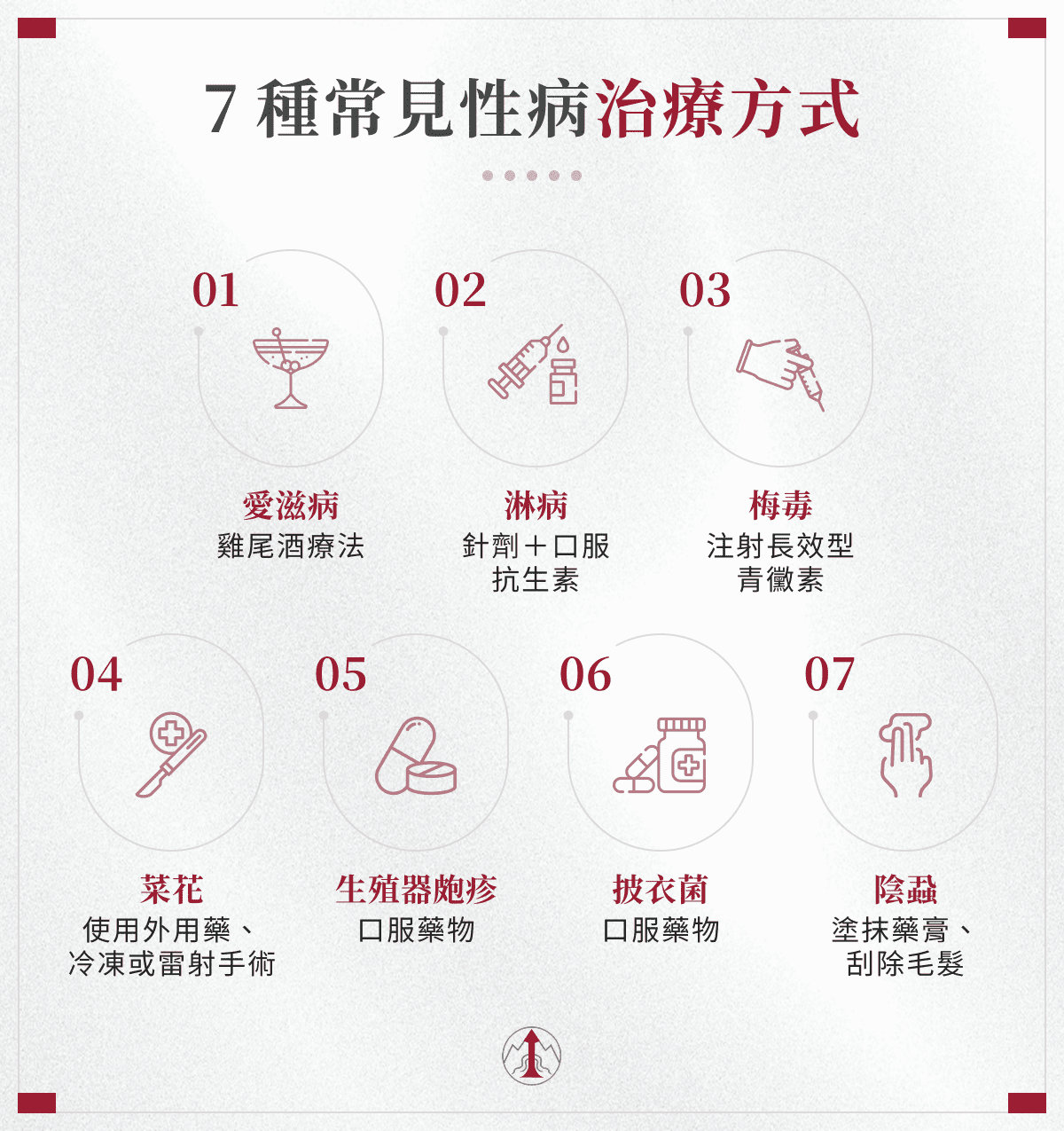
五、性病如何正確治療?7 種常見性病治療方式
性病治療方式會依感染的病原類型而有所不同,現代醫學針對不同病原,已發展出成熟的處理流程,關鍵在於患者必須「按時服藥」並「定期回診」,且建議伴侶也一起檢查治療。以下為你詳細說明。
(一)愛滋病治療方式
雖然目前尚無法完全根除病毒,但可以透過「高效能抗病毒藥物」(俗稱雞尾酒療法),將體內病毒量壓制至檢測不到的水準。只要早期診斷、規律服藥,患者的免疫系統通常能維持正常功能,平均壽命與未感染者幾乎相同,更能有效阻斷傳播。
目前治療愛滋病的方法,需要終身每日服用 1 顆藥物,或是每個月注射 1 次卡波特格韋+利匹韋林的長效針劑。
(二)淋病治療方式
參考世界衛生組織〈Gonorrhoea(Neisseria gonorrhoeae infection)〉淋病是由細菌感染引起,只要注射或口服抗生素,就能徹底撲滅病原體,也不會終身帶原。根由於抗藥性考量,目前的標準療法已從單純口服藥改為「針劑為主」的複合式治療,通常採單次注射頭孢曲松。
針對淋病患者常合併披衣菌感染,因此醫師通常會額外開立 7 天份的口服藥(如 Doxycycline)或單次口服阿奇黴素,以達到全方位的殺菌效果。
(三)梅毒治療方式
梅毒只要在正確的時間點,使用足量的抗生素(盤尼西林,也稱作青黴素),就能徹底殺滅體內的螺旋體。但若梅毒已進展到第三期(晚期),對心血管、神經系統或骨骼造成破壞,即便細菌被殺死,受損的組織功能也可能無法完全恢復。
早期梅毒(一期、二期、潛伏期),通常僅需單次肌肉注射青黴素即可達到極佳療效,而晚期則需每週注射 1 次,連續 3 週。對青黴素過敏者,醫師會視情況改用口服抗生素(多喜黴素)進行 14~28 天的療程,但療效監測需更為嚴謹。
梅毒治癒的標準並非症狀消失,而是血液定量檢驗(RPR/VDRL)滴定值下降,因此治療後 6 個月、12 個月需回診抽血複查。當滴定值出現 4 倍以上的下降(例如從 1:32 降至 1:8),即代表痊癒。
(四)菜花治療方式
菜花/尖形濕疣無法根治,只能根據病灶的大小、位置與數量,選擇外用化學藥膏、局部冷凍治療,或採取精密雷射手術切除肉眼可見的病灶,並結合口服或注射抗病毒藥物,協助免疫系統將體內的病毒壓低,降低復發機率。
(五)皰疹治療方式
皰疹無法根治,只能使用抗病毒藥物減少症狀,降低復發頻率,並視症狀嚴重程度給予止痛藥、類固醇等藥物,以減緩不適。治療得當的話,除非身體免疫力低下,否則幾乎不會復發。
(六)披衣菌治療方式
通常會根據患者的臨床症狀、感染部位(尿道、子宮頸、咽喉或直腸)以及是否有合併感染(如淋病),開立適合的口服抗生素。通常會給予阿奇黴素(Azithromycin)1 劑,或是多西環素(Doxycycline) 7 天的份量進行口服治療。
雖然披衣菌能根治,但因重複感染率高,醫師通常建議在治療結束後的 3 個月進行追蹤檢測,確保病原體已完全清除且無再次感染跡象,並強烈建議伴侶一起治療,降低重複感染的風險。
(七)陰蝨治療方式
參考印度性傳染病與愛滋病雜誌〈Pediculosis pubis presenting as pediculosis capitis, pediculosis corporis, and pediculosis ciliaris in a case of Alport syndrome〉,治療陰蝨首先會進行「物理處理」,再使用「藥物處置」。
- 物理處理:醫師會剃掉受感染的毛髮,例如陰毛、肛門處以及靠近大腿的毛髮,直接移除蟲卵寄生的環境,大幅提升治療效率,接著便使用藥物進行處理。
- 藥物處置:醫師通常會開立抗寄生蟲的外用藥物 1% Permethrin,或含 Pyrethrin 與 Piperonyl Butoxide 的製劑,塗抹在受感染區域,靜置 10 分鐘後沖洗,並在 7~10 天後進行第二次治療,確保幼蟲被完全殺死。若陰蝨遷移至睫毛,無法剔除毛髮,醫師則會開立眼用凡士林用於塗抹毛髮根部,每日 2 次、連續 10 天,使陰蝨窒息死亡。
陰蝨可以離開人體,在衣物或床墊上存活約 24~48 小時,為避免重複感染,應將治療前 2~3 天接觸過的內褲、床單、衣物、毛巾等貼身物品,以 50 度以上的熱水清洗,並使用高溫烘乾 20 分鐘。無法水洗的物品(如大衣、絨毛玩偶),則需裝入塑膠袋中完全密封 2 週,斷絕陰蝨的食物來源,使其自然死亡。
六、性病預防完整解析:性病預防重點與篩檢方式一覽
預防勝於治療,由於許多性病初期多為無症狀,或難以察覺,因此平時從事性行為時,應全程使用保險套、每年定期篩檢,並接種性病疫苗,是保護自己與伴侶健康最好的途徑。以下帶你詳細認識性病的預防重點,以及性病的篩檢方式與費用區間。
(一)性病預防重點
- 安全性行為:雖然全程使用保險套(包含口交、陰道交與肛交)能大幅降低淋病、愛滋病及披衣菌等性病的感染風險,但如菜花或梅毒等可透過肌膚接觸傳染的疾病,保險套並非 100% 的防護傘,因此仍需每年定期篩檢。
- 接種性病疫苗:例如接種 HPV 疫苗(針對菜花),可降低高風險病毒感染。愛滋病另有分作暴露後預防投藥(PEP)與暴露前預防投藥(PrEP),PEP 可以在疑似發生感染風險後 72 小時內緊急投藥,大幅阻斷感染,PrEP 則可針對高風險族群規律服用,在體內建立防禦力、降低感染機率。
- 避免共用針具:除了性接觸應全程使用保險套,平時也應嚴格禁止共用針具、刺青器材或個人衛浴用品(如刮鬍刀),以杜絕血液傳染病的傳播路徑。
- 定期做性病檢查:一旦有發生過性行為,不論是固定性伴侶或性伴侶較多者,皆建議每年做 1 次性病篩檢,若發生過高風險行為(無全程佩戴保險套、多重性伴侶等),則應每半年定期檢查 1 次。
(二)性病篩檢方式、項目與費用區間
針對不同的風險,醫師會建議合適的性病檢測組合。以下整理常見篩檢項目的組合、費用區間供參考,實際金額請以各大醫院、診所的最新公告為主。
| 篩檢套餐 | 檢驗項目 | 檢驗方式 | 費用區間 |
| 性病八合一(STD 8 in 1) | 梅毒、皰疹病毒、HPV、披衣菌、淋病雙球菌、滴蟲、黴漿菌、念珠菌 | 抽血/拭子/留尿(依性別不同) | 3,000~4,500 元不等 |
| HIV 八合一 | 性病八合一+HIV 檢驗 | 抽血 | 3,000~4,500 元不等 |
| 愛滋病毒(HIV)個別檢驗 | 抗原/抗體檢測、快篩 | 抽血 | 500~5,000 元不等 |
| 梅毒個別檢測 | 快篩或抽血 | 抽血 | 500~950 元不等 |
| 單項性病檢查 | 可單獨檢測淋病、披衣菌、HPV 等 | 抽血/拭子/尿液 | 視項目而定 |
篩檢並非項目越多越好或越貴越好,而是應先告知專業醫師發生風險的時間點,以制定最精準的檢查計畫,以避免檢測出「假陰性」的結果。
若出現性病前兆或曾有高風險行為,歡迎諮詢順挺泌尿科,提供你最安心、高隱私的檢測建議
七、口交會傳染性病嗎?性病常見問題解答
認識完性病預防與篩檢細項後,以下針對一般大眾最關心的疑問提供解答。例如,口交確實會傳染淋病、梅毒與 HPV 等多種性病,因為口腔黏膜與生殖器接觸時仍有感染風險,而關於看診科別,男性應優先掛號泌尿科,女性則建議至婦產科。以下為你詳細說明。
Q1:口交會傳染性病嗎?
會。許多人誤以為口交是性行為中的避風港,但事實上,口腔黏膜與生殖器黏膜同樣脆弱且具備傳染性,可透過口對生殖器,或口對肛門進行傳播,代表口交時若未使用保險套或口交膜,黏膜直接暴露於分泌物中,感染風險將明顯攀升。
常見的感染種類包括:
- 淋病與披衣菌:易引發咽喉炎,患者常感到喉嚨持續疼痛、紅腫。
- 梅毒與皰疹:透過潰瘍處或細微傷口直接接觸感染,可能在口脣或生殖器周圍出現病灶。
- 菜花:病毒可引發口腔或喉嚨的尖形濕疣。
- 愛滋病:口交感染愛滋病的風險遠低於陰道交或肛交,但若口腔內有傷口或牙齦出血,仍存在感染機率。
Q2:性病看哪一科?
男性建議至泌尿科,女性可至婦產科。順挺泌尿科提供完整男性性病檢測與治療服務,提供一站式的「全方位性病篩檢」與「專業隱私治療」,由臨床經驗豐富的團隊把關,讓你能在安心的環境中重拾健康。
Q3:哪些人需要定期篩檢性病?
只要發生過性行為,就建議每年定期篩檢。但若你屬於以下高風險族群,強烈建議將頻率提升至每 3~6 個月篩檢 1 次。
- 有多位性伴侶
- 性行為未全程使用保險套
- 生殖器或口腔出現不明原因分泌物、紅疹、潰瘍
- 進入一段新關係前
- 近期曾感染性病者
- 愛滋病感染者
- 醫師評估有其他風險因子者,例如性行為時有使用非法藥物、懷疑伴侶有其他性接觸對象等
Q4:篩檢性病要空腹嗎?
不用。性病篩檢主要偵測的是體內的「病原體抗原」或「免疫抗體」,這些數值並不會受到進食或飲水的干擾。除非檢查項目中額外包含血糖、血脂、肝功能或腹部超音波等內科檢查,才需要依照醫囑禁食。
Q5:尿液、拭子、抽血篩檢差在哪?
- 血液檢測:精準度最高,是判定全身性感染的核心工具,可檢測 HIV、梅毒、B 型/C 型肝炎等。
- 尿液檢測:非侵入性,需採集初段尿(第一段尿)以獲取尿道中濃度最高的病原體,常用於檢測披衣菌、淋病、黴漿菌等。
- 拭子檢測:以棉棒採集口腔、肛門、陰道、子宮頸的黏膜組織,直接偵測局部病灶,適用於 HIV 或 HPV。
溫馨提醒:許多人對篩檢感到恐懼,實際上除了抽血會有微小的針扎感外,其餘採檢方式皆為無痛或僅有輕微異物感,不必太過擔心。
Q6:性病篩檢如果是陰性,還需要複檢嗎?
性病篩檢陰性後是否需要複檢,主要會看以下 2 點。
- 是否度過空窗期:任何檢測工具都有極限,若在風險行為後立即檢測,病毒量可能不足以被偵測。建議依照檢測類型(如 NAT 或抗體測試)設定不同的複檢時間點。
- 風險暴露程度:若有高風險性行為(如未戴套、多重性伴侶),即使目前陰性,也建議養成每 3~6 個月定期篩檢的習慣。
若已過空窗期且生活穩定、無多重性伴侶,陰性通常代表安全,但預防勝於治療,仍建議將篩檢納入年度常規體檢。
Q7:確診性病後多久可以性行為?
何時能恢復性行為,取決於性病種類、感染程度與治療方案。
- 細菌型性病(如淋病、披衣菌):必須完成所有抗生素療程,且症狀消失後再等待數天,經由醫師複檢確認無病原體殘留後,再進行性行為。
- 病毒型性病(如 HIV、皰疹):需確保病情進入穩定控制期,才能進行性行為。
不論感染哪種性病,「全程正確使用保險套」是不變的底線。
Q8:性病篩檢結果會外洩嗎?
不會。患者隱私受《醫療法》與《個人資料保護法》規範保護,除非基於《人類免疫缺乏病毒傳染防治及感染者權益保障條例》第 13 條規定,需在發現感染者的 24 小時內向地方主管機關通報,其餘未經本人同意,醫護人員嚴禁向第三方透露任何檢測結果。
此外,專業的順挺泌尿科更深知性健康的私密性,特別在服務流程中強化隱私層級。診所隱身於重慶南路商辦大樓 4 樓,避開街邊目光,並設計動線分流與獨立座位,捨棄大型醫院的擁擠候診區。我們將性病視為普通的健康問題,提供溫暖、無壓力的專業建議,協助你重拾生活品質。
八、篩檢、治療性病診所推薦:專業、注重隱私的順挺泌尿科診所
在面對性健康問題時,選擇一家具備專業醫術又能高度保護隱私的診所,是每位紳士最在意的核心。位於臺北市中心、深獲病友 5 星好評的順挺泌尿科診所,由許家豪院長領軍,將傳統泌尿科轉型為「都會紳士的健康升級首選」,在中正萬華區建立一站式的全人健康會所。
🏆4 大核心療程:建立全方位的健康防線
順挺泌尿科不只注重「治療疾病」,更透過高階技術提升男性的生活品質,建立全方位的健康防禦網。
- 【隼.手術】微創精雕:包含核心技術「雷射結紮」,以及包皮槍、雷射包皮、雷射腫瘤等精密手術。
- 【挺.雄風】功能再生:透過強震波、藥物、美磁波、陰莖注射、強健療程等,協助找回男性的自信與戰鬥力。
- 【全.性症】隱密防護:提供高隱私性病篩檢、HPV 九價疫苗以及 PrEP/PEP 等一站式療程。
- 【順.泌尿】舒適暢通:針對男女頻尿、夜尿下體不適及各式排尿障礙,提供磁波椅等非侵入性舒適治療。
🏆為什麼選擇順挺?4 大服務特色
不同於傳統大醫院吵雜且缺乏隱私的環境,順挺泌尿科以「4 大服務特色」打造專屬男性的醫療會所。
- 職人醫術.微創無痛:由深獲泌友 5 星好評的許家豪院長親自執刀,秉持「一期一會」的職人精神,將隼.雷射結紮視為藝術雕琢,透過多段式麻醉與雷射技術,將疼痛感降至最低,並達成傷口隱痕效果。
- 尊榮隱謐.動線分流:診所隱身於重慶南路商辦大樓 4 樓,擁有絕佳的隱私防護。室內風格承襲舊址東方出版社的書香底蘊,結合優雅花藝與輕音樂,並特別設計動線分流與獨立座位,讓你消除與人對視的尷尬感。
- 智慧預約.快速通關:使用順挺的 LINE 預約系統,不僅能即時預約與確認看診進度,針對結紮、磁波椅等紳士療程,更設有「快速通關」機制,可在專人安排下隨到速開,大幅縮短候診時間,守護你的寶貴行程。
- 全人照顧.在地守護:順挺身為中正萬華區唯一的泌尿科診所,具備醫學中心等級的儀器與技術,無論是一般健保泌尿診療或高階自費保養,都能免去在醫院排隊奔波,在地即能享有最專業、溫暖且高效的一站式照護。
🏆順挺泌尿科營業資訊
交通資訊:
- 捷運:「捷運臺大醫院站 1 號出口」步行 6 分鐘、「捷運西門站 4 號出口」步行 6 分鐘、「臺北車站 Z10 出口」步行 8 分鐘即可抵達。
- 公車:「衡陽路口」、「二二八和平公園」站下車,步行 6 分鐘即可抵達。
電話:02-2371-0523
營業時間:
- 週一、四、五:早上 10:00~14:00,下午 15:00~19:00
- 週二:下午 15:00~19:00
- 週三:早上 10:00~14:00
- 週六:早上 09:00~12:00
- 週日:休息
順挺與你一同建立全方位防線,從專業性病篩檢開始守護你的健康與隱私!
參考資料:
- 美國疾病管制與預防中心〈About Pelvic Inflammatory Disease(PID)〉
- 克里夫蘭醫學中心〈Sexually Transmitted Infections(STIs)〉
- 醫療保健教育公司 StatPearls〈Chlamydia〉
- Healthline〈How Long Does It Take for STD Symptoms to Appear or Be Detected on a Test?〉
- 《Viruses》〈HIV-1 and HTLV-1 Transmission Modes: Mechanisms and Importance for Virus Spread〉
- 世界衛生組織〈HIV and AIDS〉
- 國家醫療保健集團 NHG Health〈HIV/AIDS〉
- 衛福部疾病管制署《愛滋病》
- 臺中市政府衛生局
- 美國疾病管制與預防中心〈Getting Tested for HIV〉
- 世界衛生組織〈Gonorrhoea(Neisseria gonorrhoeae infection)〉
- 衛福部疾病管制署《淋病》
- 美國醫學會雜誌〈Diagnosis and Treatment of Sexually Transmitted Infections〉
- 美國疾病管制與預防中心〈About Syphilis〉
- 衛福部疾病管制署《梅毒》
- 世界衛生組織〈Syphilis〉
- 美國疾病管制與預防中心〈CDC Laboratory Recommendations for Syphilis Testing, United States, 2024〉
- 美國疾病管制與預防中心〈About Genital HPV Infection〉
- 克里夫蘭醫學中心〈What is human papillomavirus(HPV)?〉
- 醫療保健教育公司 StatPearls〈Condylomata Acuminata(Genital Warts)〉
- Preventive Medicine〈Genital HPV infection and related lesions in men〉
- 臺中榮民總醫院
- 美國疾病管制與預防中心〈About Genital Herpes〉
- 美國疾病管制與預防中心〈Genital Herpes〉
- Medscape〈Herpes Simplex Clinical Presentation〉
- 美國疾病管制與預防中心〈About Chlamydia〉
- 世界衛生組織〈Chlamydia〉
- 美國疾病管制與預防中心〈About Pubic “Crab” Lice〉
- 印度性傳染病與愛滋病雜誌〈Pediculosis pubis presenting as pediculosis capitis, pediculosis corporis, and pediculosis ciliaris in a case of Alport syndrome〉
- 國際期刊 Expert Opin Drug Deliv〈Long-acting HIV pre-exposure prophylaxis(PrEP) approaches: recent advances, emerging technologies, and development challenges〉
撰文醫師:院長 許家豪醫師

學歷:
- 國立陽明大學 醫學系
榮譽:
- 醫師公會 優良醫師獎
- 臺灣泌尿科醫學會國際分會(IS-TUA)演講
- 600+ Google 五星好評
- 臺灣泌尿腫瘤醫學會演講
經歷:
- 新光醫院 泌尿科總醫師
- 羅東博愛醫院 泌尿科資深主治醫師
- 新莊高美泌尿科診所 院長
專業資格:
- 臺灣泌尿科醫學會 專科醫師
- 臺灣泌尿科醫學會 性傳染症專家醫師
- 臺灣男性學暨性醫學會 會員
- 臺灣尿失禁防治協會 會員